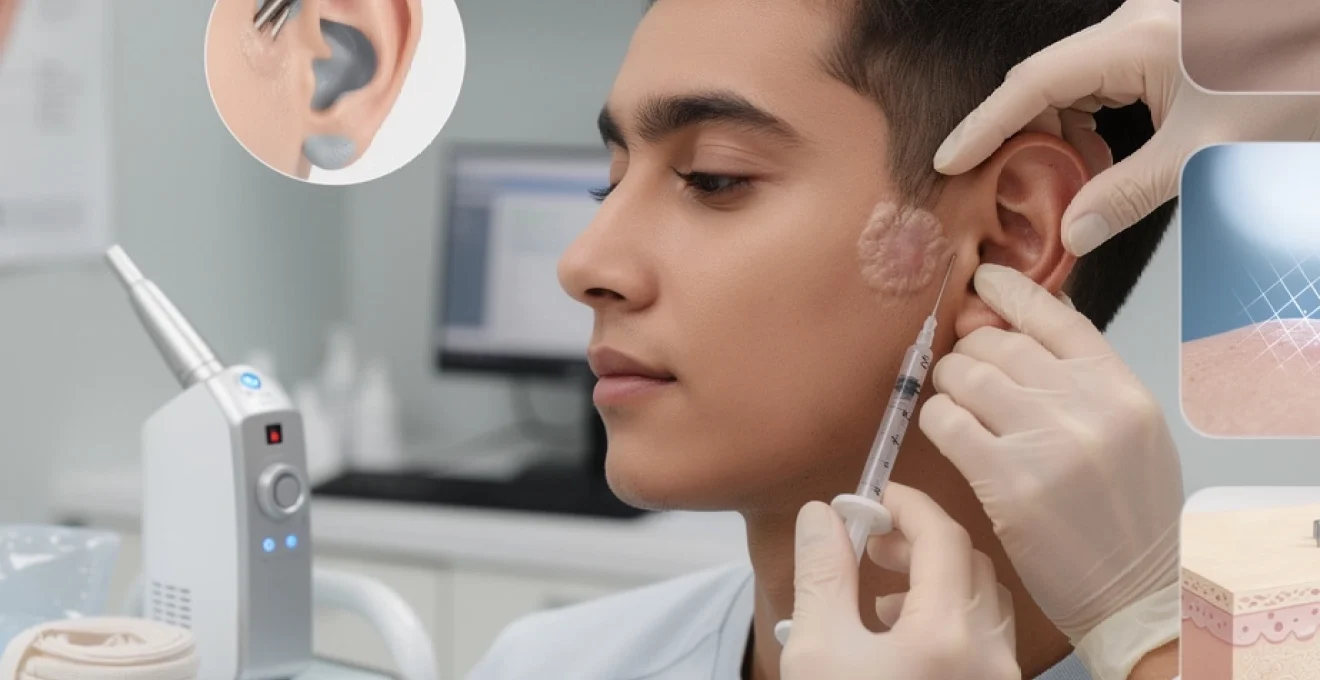
Les chéloïdes post-piercing représentent une complication cicatricielle complexe qui touche environ 15% des personnes ayant subi un perçage corporel. Ces excroissances fibreuses, caractérisées par une prolifération excessive de tissu conjonctif, dépassent largement les limites de la lésion initiale et peuvent considérablement altérer l’aspect esthétique de la zone percée. Contrairement aux cicatrices hypertrophiques qui restent confinées dans les limites de la plaie originelle, les chéloïdes s’étendent vers les tissus sains environnants et présentent une tendance marquée à la récidive après traitement.
La prise en charge thérapeutique de ces lésions nécessite une approche multidisciplinaire combinant différentes modalités de traitement. L’efficacité des interventions dépend largement de la précocité du diagnostic, de la localisation anatomique de la chéloïde et de facteurs individuels tels que la prédisposition génétique. Les avancées récentes en dermatologie thérapeutique ont permis de développer des protocoles de traitement sophistiqués, alliant techniques conservatrices et interventions mini-invasives.
Physiopathologie des chéloïdes post-piercing : mécanismes de formation cicatricielle excessive
La compréhension des mécanismes physiopathologiques sous-jacents à la formation des chéloïdes constitue un prérequis essentiel pour optimiser les stratégies thérapeutiques. Le processus cicatriciel normal implique trois phases distinctes : l’inflammation, la prolifération et le remodelage matriciel. Dans le cas des chéloïdes, cette séquence physiologique subit des perturbations majeures, conduisant à une accumulation pathologique de composants de la matrice extracellulaire.
Hyperproduction de collagène de type I et III dans le tissu cicatriciel
L’analyse histopathologique des chéloïdes révèle une architecture tissulaire profondément altérée, caractérisée par une hyperproduction massive de collagène de type I et III. Cette accumulation excessive de protéines fibrillaires résulte d’un déséquilibre entre la synthèse et la dégradation du collagène. Les études biochimiques démontrent que l’activité des métalloprotéinases matricielles (MMP-1, MMP-2, MMP-9) se trouve significativement diminuée dans le tissu chéloïdien, entravant la dégradation physiologique des fibres de collagène.
La disposition spatiale du collagène dans les chéloïdes diffère également de celle observée dans les cicatrices normales. Les fibres de collagène s’organisent en faisceaux épais et désordonnés, créant une architecture tissulaire rigide et hypertrophique. Cette organisation anarchique explique la texture ferme et la résistance mécanique caractéristiques des lésions chéloïdiennes.
Dysfonctionnement des fibroblastes et surexpression des facteurs de croissance TGF-β
Les fibroblastes chéloïdiens présentent des altérations phénotypiques majeures qui les distinguent des fibroblastes cutanés normaux. Ces cellules mésenchymateuses adoptent un profil hyperactif, caractérisé par une prolifération excessive et une résistance à l’apoptose. L’analyse transcriptomique révèle une surexpression significative des gènes codant pour les protéines de la matrice extracellulaire, notamment COL1A1, COL3A1 et l’élastine.
Le
rôle central de cette dérégulation est attribué à la surexpression des facteurs de croissance de la famille TGF-β (Transforming Growth Factor beta). Le TGF-β1 et le TGF-β2 stimulent de manière soutenue la synthèse de collagène et d’autres composants de la matrice extracellulaire, tout en inhibant les mécanismes de dégradation. En parallèle, la voie de signalisation SMAD reste anormalement activée, maintenant les fibroblastes dans un état prolifératif permanent.
On observe également une augmentation de la densité en récepteurs du TGF-β à la surface des fibroblastes chéloïdiens, ce qui amplifie leur réponse aux stimuli profibrotiques. Ce cercle vicieux, fait d’hyperstimulation et de faible rétro-contrôle, explique pourquoi la cicatrice chéloïde continue de s’épaissir même plusieurs mois après le piercing. En pratique, cette connaissance ouvre la voie à des stratégies thérapeutiques ciblant spécifiquement les voies TGF-β/SMAD pour limiter la formation de chéloïdes post-piercing.
Prédisposition génétique et variants du gène AHNAK dans la formation chéloïdienne
La formation d’une chéloïde sur un piercing n’est pas un phénomène entièrement aléatoire : une prédisposition génétique joue un rôle majeur. Des études familiales montrent que jusqu’à 50 à 80 % des patients présentant des chéloïdes ont un antécédent familial de cicatrices chéloïdiennes. Les populations à peau foncée (phototypes IV à VI), certaines populations asiatiques et latino-américaines présentent une incidence plus élevée, ce qui suggère l’implication de variants génétiques spécifiques.
Parmi les gènes étudiés, le gène AHNAK a retenu particulièrement l’attention. Ce gène code pour une grande protéine nucléaire impliquée dans l’organisation du cytosquelette et la signalisation cellulaire. Des variants du gène AHNAK ont été associés à une susceptibilité accrue à la cicatrisation chéloïdienne, en modulant l’adhésion cellulaire et la réponse aux facteurs de croissance. Concrètement, cela signifie que deux personnes ayant le même piercing et les mêmes soins peuvent avoir une évolution totalement différente en fonction de leur patrimoine génétique.
Pour vous, cette notion de prédisposition génétique est essentielle : si vous ou vos proches avez déjà développé des chéloïdes (après un vaccin, une incision chirurgicale ou un ancien piercing), la vigilance doit être maximale avant tout nouveau perçage. Une consultation dermatologique préventive peut alors être recommandée afin d’évaluer le risque individuel et d’adapter la stratégie de piercing et de suivi.
Localisation anatomique haute-risque : cartilage auriculaire et sternum
Toutes les zones du corps ne sont pas égales face au risque de chéloïde post-piercing. Certains sites anatomiques sont reconnus comme zones haute-risque, notamment le cartilage auriculaire (hélix, tragus, conch, rook) et la région pré-sternale située au niveau du buste. Ces régions présentent une tension cutanée importante, une vascularisation particulière et une exposition mécanique accrue (frottements, chocs, pression pendant le sommeil).
Au niveau du cartilage auriculaire, le moindre traumatisme répété (oreiller, casque audio, cheveux qui s’accrochent, changement de bijou prématuré) peut entretenir une inflammation chronique. Or, cette inflammation prolongée est l’un des déclencheurs majeurs de la hyperproduction de collagène. C’est la raison pour laquelle les chéloïdes d’hélix et de lobe d’oreille sont parmi les plus fréquemment observées en pratique dermatologique.
La région sternale, quant à elle, est fortement soumise aux forces de traction et de tension cutanée liées aux mouvements du thorax et des membres supérieurs. Même si les piercings au niveau du sternum sont moins fréquents que ceux de l’oreille ou du nez, les risques de chéloïde y sont particulièrement élevés. Avant tout projet de piercing dans ces zones, il est donc prudent de discuter avec un perceur expérimenté et, en cas d’antécédents, avec un dermatologue, afin d’évaluer le rapport bénéfice/risque.
Traitements médicaux conservateurs : corticothérapie intralesionnelle et alternatives topiques
Une fois la chéloïde formée sur un piercing, la première étape du traitement des chéloïdes post-piercing repose le plus souvent sur des approches médicales conservatrices. Celles-ci visent à réduire le volume de la lésion, à calmer l’inflammation et à limiter le risque de récidive, tout en préservant au maximum l’intégrité de la peau et, lorsque c’est possible, le piercing lui-même. Ces traitements sont généralement proposés en première intention avant d’envisager une chirurgie ou des techniques plus invasives.
Vous vous demandez combien de temps il faut pour voir une amélioration visible ? En règle générale, les protocoles conservateurs se déroulent sur plusieurs semaines à plusieurs mois, avec une évaluation régulière de la réponse clinique. L’association de plusieurs modalités (injections de corticoïdes, gel de silicone, compression) offre souvent de meilleurs résultats qu’un traitement isolé.
Infiltrations de triamcinolone acétonide : protocole posologique et fréquence optimale
La corticothérapie intralésionnelle à base de triamcinolone acétonide est considérée comme l’un des traitements de référence des chéloïdes liées au piercing. Le principe est d’injecter directement le corticostéroïde à l’intérieur de la lésion afin de freiner la prolifération des fibroblastes, réduire la synthèse de collagène et diminuer l’inflammation. La triamcinolone agit également sur les vaisseaux sanguins en limitant l’hypervascularisation typique des tissus chéloïdiens.
En pratique, les dermatologues utilisent le plus souvent des concentrations comprises entre 10 et 40 mg/mL, en fonction de l’épaisseur et de la dureté de la chéloïde. L’injection est réalisée à l’aide d’une aiguille fine (30G) sur l’ensemble de la masse cicatricielle, jusqu’à blanchiment transitoire de la zone. La fréquence optimale se situe généralement entre toutes les 4 à 6 semaines, pour un total de 3 à 6 séances en moyenne, selon la réponse du patient.
Les effets attendus incluent un aplatissement progressif de la chéloïde, une diminution des démangeaisons et des douleurs, ainsi qu’un éclaircissement de la couleur. Quelques effets secondaires sont possibles (atrophie cutanée, télangiectasies, dyschromies), ce qui justifie une réalisation exclusivement par un professionnel formé. Pour une chéloïde de piercing récente et encore inflammatoire, ces injections, parfois associées à d’autres techniques, offrent un excellent rapport efficacité/tolérance.
Application de gel de silicone dermatix ultra et plaques compressives Cica-Care
Les gels et plaques de silicone représentent une autre approche conservatrice largement utilisée pour le traitement des chéloïdes et cicatrices hypertrophiques. Des produits comme Dermatix Ultra (gel de silicone topique) ou les plaques en silicone autoadhésives Cica-Care ont démontré leur capacité à améliorer la souplesse, la couleur et l’épaisseur des cicatrices. Leur intérêt dans le cas d’une chéloïde de piercing tient à leur facilité d’utilisation au quotidien.
Le mécanisme d’action exact n’est pas totalement élucidé, mais plusieurs hypothèses coexistent : maintien d’une hydratation optimale de la couche cornée, normalisation de la production de collagène grâce à une légère augmentation de la température locale, et action mécanique discrète sur la tension cutanée. Concrètement, ces dispositifs contribuent à aplatir progressivement la lésion et à réduire les symptômes fonctionnels (démangeaisons, tiraillements).
Pour un résultat significatif, il est recommandé d’appliquer le gel de silicone sur une peau propre et sèche, une à deux fois par jour, ou de porter les plaques en silicone 12 à 24 heures par jour, pendant une durée minimale de 2 à 3 mois. Dans le cadre d’un traitement complet de la chéloïde de piercing, ces produits sont souvent utilisés en complément des injections de triamcinolone, afin de potentialiser l’effet antifibrotique et de stabiliser les résultats.
Thérapie par pression continue avec dispositifs silastic et bandages compressifs
La thérapie par pression est une stratégie bien connue dans la prise en charge des cicatrices chéloïdes, notamment au niveau des lobes d’oreilles après piercing. L’idée est simple : maintenir une pression constante et modérée sur la lésion pour réduire l’apport sanguin local et limiter l’activité des fibroblastes. À long terme, cette pression contribue à l’aplatissement de la chéloïde et à la diminution de son volume.
Des dispositifs spécifiques, comme les boucles d’oreille de compression en matériau Silastic (un type de silicone médical), ou des bandages compressifs adaptés à la zone concernée, peuvent être utilisés. Pour les chéloïdes de lobe d’oreille, ces systèmes prennent souvent la forme de petits clips ou de disques qui enserrent délicatement la zone, à porter plusieurs heures par jour, parfois jusqu’à 16 heures, pendant plusieurs mois.
La clé du succès réside dans la régularité de l’application de la pression et dans un ajustement précis pour éviter les douleurs ou les lésions cutanées secondaires. Cette méthode est rarement utilisée seule pour traiter une grosse chéloïde post-piercing, mais elle est particulièrement intéressante en complément de la chirurgie ou des injections de corticoïdes, pour réduire fortement le risque de récidive.
Cryothérapie à l’azote liquide : technique d’application et cycles thérapeutiques
La cryothérapie à l’azote liquide consiste à exposer la chéloïde à un froid extrême (environ −196 °C) afin de détruire progressivement le tissu cicatriciel pathologique. Pour les petites chéloïdes de piercing, cette méthode peut être proposée comme traitement de première intention ou en association avec des infiltrations de triamcinolone, car la cryothérapie augmente la perméabilité tissulaire aux corticoïdes.
La technique d’application varie selon les praticiens : pulvérisation à la sonde cryogénique, application à l’aide d’un coton-tige imbibé d’azote liquide, ou utilisation de sondes de contact. Chaque séance comporte généralement un à trois cycles de congélation-décongélation, d’une durée de 10 à 30 secondes chacun, en fonction de la taille et de l’épaisseur de la lésion. La procédure peut être ressentie comme légèrement douloureuse, d’où la possibilité d’utiliser une anesthésie locale préalable.
Les séances sont en général espacées de 3 à 4 semaines, avec un nombre total de séances dépendant de la réponse clinique (souvent 3 à 6 séances). Les principaux effets secondaires incluent un risque de dépigmentation (particulièrement chez les phototypes foncés), une formation de phlyctènes (cloques) et, plus rarement, une atrophie locale. Bien conduite, la cryothérapie représente néanmoins une option intéressante pour réduire le volume d’une chéloïde de piercing tout en limitant le recours à la chirurgie.
Interventions chirurgicales et techniques mini-invasives spécialisées
Lorsque les traitements conservateurs n’apportent pas de résultats suffisants, ou lorsque la chéloïde est particulièrement volumineuse, douloureuse ou gênante sur le plan esthétique, il est possible de recourir à des interventions chirurgicales et techniques mini-invasives. L’objectif n’est plus seulement de stabiliser la lésion, mais de l’enlever ou de la remodeler de manière plus drastique, tout en mettant en place des mesures préventives pour limiter la récidive, qui reste le principal défi.
Dans le cadre d’une chéloïde post-piercing, notamment au niveau du lobe d’oreille ou du cartilage, ces approches doivent être méticuleusement planifiées par un dermatologue ou un chirurgien plasticien. Il est essentiel de bien comprendre que l’ablation simple, sans traitement adjuvant, expose à un risque de récidive proche de 50 à 100 %. D’où l’intérêt des stratégies combinées que nous allons détailler.
Exérèse chirurgicale avec radiothérapie postopératoire immédiate
L’exérèse chirurgicale consiste à retirer la totalité (ou la majeure partie) de la chéloïde au bistouri, en respectant autant que possible les tissus sains environnants. Cette méthode est particulièrement indiquée pour les chéloïdes volumineuses qui déforment le lobe ou le cartilage de l’oreille, ou lorsqu’elles sont à l’origine de douleurs chroniques. Toutefois, pratiquée seule, elle s’accompagne d’un taux de récidive très élevé, parfois supérieur à 70 %.
Pour réduire ce risque, l’exérèse est souvent couplée à une radiothérapie postopératoire immédiate. De faibles doses de rayons sont délivrées dans les heures ou les jours qui suivent l’intervention, directement sur la zone opérée. L’objectif est d’inhiber la prolifération des fibroblastes résiduels et de prévenir la reformation du tissu chéloïdien. Selon les études, cette combinaison chirurgie + radiothérapie permet de ramener le taux de récidive entre 10 et 30 %, ce qui représente une amélioration considérable.
Il s’agit toutefois d’un protocole hautement spécialisé, qui doit être discuté au cas par cas, en tenant compte de l’âge du patient, de la localisation du piercing et de l’importance de la gêne. Une surveillance rapprochée est ensuite nécessaire dans les mois qui suivent, afin de détecter précocement tout signe de rechute.
Laser CO2 fractionné et thérapie photodynamique sélective
Les lasers dermatologiques occupent une place croissante dans le traitement des chéloïdes de piercing. Le laser CO2 fractionné est particulièrement intéressant : il agit en réalisant une ablation contrôlée de microcolonnes de tissu au sein de la cicatrice, tout en préservant des îlots de peau saine. Cela favorise un remodelage plus harmonieux de la matrice extracellulaire et une réduction progressive du relief cicatriciel.
Ce type de laser permet également de diminuer la rougeur, la dureté et la sensation de tension associées aux chéloïdes. Les séances sont généralement espacées de 4 à 6 semaines, avec un protocole de 3 à 5 séances selon la gravité de la lésion. Comme toujours avec les lasers, une photoprotection rigoureuse est indispensable après le traitement pour prévenir les troubles pigmentaires.
En parallèle, la thérapie photodynamique sélective (PDT) représente une autre piste intéressante. Elle associe l’application d’un photosensibilisant sur la chéloïde à une exposition à une lumière d’une longueur d’onde spécifique. Cette combinaison permet de cibler sélectivement les cellules hyperactives de la cicatrice, limitant ainsi la prolifération fibroblastique. Bien que son utilisation dans les chéloïdes post-piercing soit encore en cours d’évaluation, les premiers résultats publiés sont prometteurs, notamment lorsqu’elle est intégrée à un protocole combiné.
Traitement par radiofréquence fractionnée morpheus8 et microneedling
La radiofréquence fractionnée, avec des dispositifs comme Morpheus8, représente une génération plus récente de traitements mini-invasifs. Cette technologie délivre une énergie de radiofréquence à travers des micro-aiguilles qui pénètrent le derme, créant ainsi un effet thermique contrôlé au cœur du tissu chéloïdien. L’objectif est de stimuler un remodelage profond du collagène et d’améliorer progressivement la structure de la cicatrice.
Appliquée sur des chéloïdes de piercing, la radiofréquence fractionnée peut permettre de réduire le volume et la dureté de la lésion, tout en améliorant sa texture et sa souplesse. Le nombre de séances dépend de la sévérité de la cicatrice, mais on observe fréquemment des protocoles de 3 à 4 séances espacées de 4 à 6 semaines. Ce traitement est parfois combiné à des injections de corticoïdes ou à des topiques spécifiques appliqués immédiatement après la séance, lorsque la perméabilité cutanée est maximale.
Le microneedling seul, c’est-à-dire la création de micro-perforations contrôlées à la surface de la peau à l’aide de rouleaux ou de stylos à aiguilles, constitue une option plus légère. Il peut être intéressant pour des cicatrices hypertrophiques débutantes ou en complément des autres traitements. En modulant la réponse cicatricielle et en favorisant une réorganisation plus harmonieuse du collagène, il contribue à atténuer l’aspect des lésions, même si son impact sur de véritables chéloïdes matures reste plus limité.
Injection d’interféron alpha-2b en protocole combiné post-chirurgical
Les interférons, et en particulier l’interféron alpha-2b, sont des cytokines dotées de propriétés immunomodulatrices et antifibrotiques intéressantes dans le contexte des chéloïdes récalcitrantes. Leur utilisation reste plus spécialisée, mais peut être envisagée en protocole combiné après exérèse chirurgicale, notamment pour des chéloïdes récidivantes de lobe d’oreille après piercing.
Le principe est d’injecter l’interféron directement dans la zone opérée, à intervalles réguliers dans les semaines qui suivent la chirurgie. L’interféron alpha-2b agit en inhibant la synthèse de collagène et en modulant l’activité des fibroblastes, réduisant ainsi la probabilité de reconstitution d’une masse chéloïde. Certains protocoles associent ces injections à une corticothérapie intralésionnelle et, parfois, à une radiothérapie de faible dose, dans une approche réellement pluridisciplinaire.
Bien que cette stratégie soit réservée à des cas complexes, elle illustre bien l’évolution actuelle de la prise en charge : au lieu de s’en remettre à un seul traitement, les équipes spécialisées combinent plusieurs outils (chirurgie, radiations, immunomodulation) pour offrir les meilleures chances de succès aux patients présentant des chéloïdes de piercing particulièrement tenaces.
Prévention post-piercing et surveillance dermatologique spécialisée
Face au caractère récidivant des chéloïdes, la prévention post-piercing joue un rôle capital. Vous avez peut-être déjà remarqué qu’une partie des conseils se concentre sur le traitement, mais la meilleure stratégie reste d’empêcher la formation de la lésion ou de la prendre en charge très précocement. Cela passe par un choix réfléchi du perceur, du matériel utilisé et des soins post-piercing, mais aussi par une surveillance attentive des premiers signes d’anomalie cicatricielle.
Sur le plan pratique, il est fortement recommandé de privilégier des matériaux biocompatibles comme le titane ASTM F136 ou l’or 14/18 carats sans nickel pour le bijou de pose, et d’éviter les piercings au pistolet, surtout sur le cartilage. Un nettoyage doux et régulier avec une solution saline stérile, l’absence de manipulation inutile du bijou et la protection contre les frottements (oreiller, casque, vêtements serrés) constituent les piliers d’une cicatrisation saine.
Chez les personnes à risque connu de chéloïde (antécédents personnels ou familiaux, phototypes foncés, zones anatomiques à forte tension), la surveillance dermatologique spécialisée prend tout son sens. Une consultation préalable au piercing peut permettre de discuter d’éventuelles mesures préventives supplémentaires, voire de déconseiller certains types de piercings particulièrement à risque. Après le geste, un suivi régulier, surtout dans les premiers mois, aide à repérer précocement toute petite excroissance anormale. Plus la prise en charge est précoce, plus les traitements seront simples et efficaces.
Évaluation pronostique et critères de récidive chéloïdienne
L’évaluation pronostique des chéloïdes post-piercing repose sur plusieurs paramètres cliniques et contextuels. La localisation de la lésion (lobe vs cartilage), sa taille, son ancienneté, la présence de symptômes (douleur, démangeaisons) et les antécédents de récidive sont autant de facteurs qui guident le choix thérapeutique et permettent d’anticiper la probabilité de rechute. De manière générale, les chéloïdes anciennes, volumineuses et déjà traitées plusieurs fois ont un pronostic plus réservé.
Les critères de récidive chéloïdienne incluent la réapparition d’un relief cicatriciel au-delà des limites de l’incision ou de la lésion initiale, une nouvelle phase d’épaississement progressif, ainsi que le retour des symptômes fonctionnels (prurit, douleurs, rougeur persistante). Ces signes peuvent survenir quelques semaines à plusieurs mois après la fin du traitement, ce qui explique pourquoi un suivi prolongé, sur 12 à 24 mois, est souvent recommandé.
Les taux de récidive varient considérablement selon la méthode utilisée : de 50 à 100 % après exérèse seule, autour de 30 à 50 % lorsque la chirurgie est associée à des injections de corticoïdes, et parfois en dessous de 10 à 20 % lorsqu’un protocole combiné rigoureux (chirurgie + radiothérapie + compression) est mis en place. Pour vous, l’enjeu est donc d’accepter que le traitement d’une chéloïde de piercing s’inscrit dans la durée, avec un plan de soin personnalisé et une collaboration étroite entre vous, votre perceur et votre dermatologue.